
深圳市人民医院龙华分院麻醉科 李春云 张永平
刚刚结束了第一台80岁老人的TURP术后,第二台手术是一位年轻患者做肛肠科手术,心想这个手术应该可以轻松点了。
术前一天访视:患者,男性,48岁,拟定做混合痔手术。病人自诉有一点咳嗽,询问无发热,流涕等其他明显上呼吸道症状,无手术史,术前化验单和辅助检查一切正常,就让患者正常安排手术了。患者10:55入手术室后给他心电监护,正做麻醉准备,这时候患者出现打喷嚏,鼻塞,患者自诉今早有低热37.4℃,血压120/68mmHg,HR:88次/分 ,SPO₂:97%,自诉有点呼吸困难,并发现患者手部,前胸部散在风团,给予吸氧与甲强龙40mg静脉注射,观察患者20分钟后,风团没有减少,并且鼻塞严重,球结膜充血。追诉病史患者半年前曾有荨麻疹病史,服药后好转。这次手术患者术前没有使用抗生素,暂不考虑药物引起的过敏反应,考虑患者可能原因:呼吸道上感诱发荨麻疹,跟手术医师和患者及家属沟通,建议改期手术。11:40患者返回病房,给予上呼吸道和荨麻疹对症处理。期间患者最高体温37.9℃,经过3天对症处理后,患者皮疹消退,无发烧,偶尔有咳嗽,无咳痰。后经过皮肤科,呼吸内科,麻醉科会诊后,拟定在腰硬联合麻醉下行混合痔手术治疗。手术当日做好准备,术中密切关注生命体征,患者最终手术顺利并安返。那什么是荨麻疹?它机制是什么?急性荨麻疹的时候,我们能不能麻醉呢?
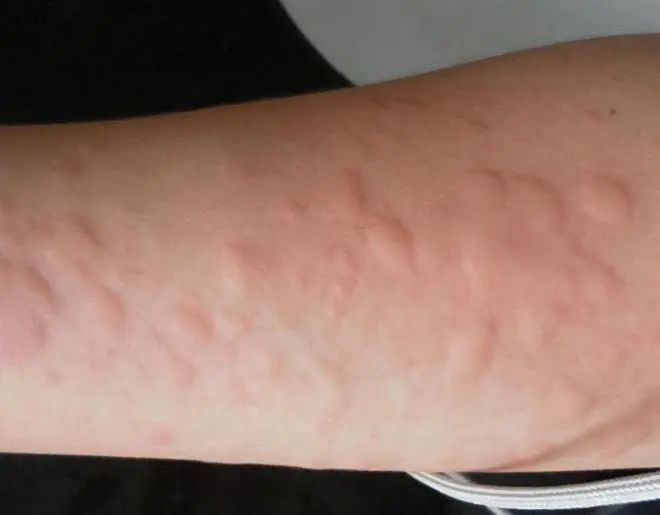
荨麻疹,俗称风团、风疹团 ,其名字来源于植物荨麻,因荨麻疹的皮肤病变与被荨麻刺激后的皮肤相似而得名。是由各种因素致使皮肤、黏膜、血管发生暂时性炎性充血和大量液体渗出,以皮疹的迅速发生与消退为特点,可伴有明显的剧烈瘙痒和搔抓,严重者可能会伴发喉头水肿甚至窒息等并发症,可造成严重后果。急性荨麻疹与慢性荨麻疹有什么区别?
慢性荨麻疹持续超过 6 周,每周反复发作至少两次,常无法找到明确的病因。常见病因包括感染(病毒感染、细菌感染)、药物(青霉素类抗生素、血清制剂、各种疫苗等)、食物(鱼虾、蟹贝、牛奶和蛋类、坚果、食物添加剂等)。其中,感染是诱发急性荨麻疹的重要因素之一,急性荨麻疹通常与急性感染(如上呼吸道感染)密切相关,与慢性感染(如慢性胆囊炎、慢性肾炎等)关系不密切。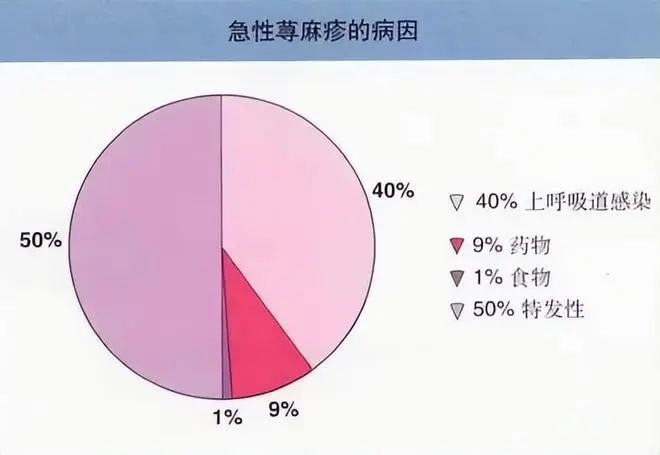
急性荨麻疹的病因机制:肥大细胞是荨麻疹发病的主要效应细胞,其发病的中心环节是肥大细胞活化和活化后事件。各种原因通过免疫或非免疫途径引起肥大细胞活化、脱颗粒,释放具有炎症活性的化学介质,包括组胺、血小板活化因子、花生四烯酸代谢产物(如前列腺素、白三烯)等,引起血管扩张及通透性增加、平滑肌收缩、腺体分泌增加,从而出现皮肤粘膜、呼吸道、消化道等一系列局部或全身性症状。当你了解这些症状后,这些都会给我们手术麻醉带来巨大的威胁和困扰。急性荨麻疹患者在麻醉过程中可能面临的风险主要包括以下几个方面:
1. 过敏反应:荨麻疹本身就是一种过敏反应,如果在麻醉过程中使用的药物与患者之前过敏的物质有交叉反应,可能会引发严重的过敏反应,包括呼吸困难、血压下降、心率增快等症状,甚至可能导致休克和死亡。2.气道问题:荨麻疹可能导致喉头水肿,从而影响到患者的呼吸。在麻醉过程中,这种情况可能更加的严重,因为麻醉药可能会进一步影响患者的呼吸功能。因此,麻醉医师需要密切关注患者的呼吸状况,必要时进行紧急气管插管或气管切开。3.心血管系统影响:急性荨麻疹可能导致患者的血管通透性增加,从而引发循环血量减少,导致血压下降。麻醉过程中,这种影响可能会被放大,因此麻醉医师需要密切关注患者的血压和心率变化,及时进行处理。4. 药物相互作用:荨麻疹患者可能正在使用抗组胺药物或其他抗过敏药物,这些药物可能与麻醉药物产生相互作用,影响麻醉效果或增加麻醉风险。因此,麻醉医师需要在麻醉前详细了解患者的用药情况,避免药物之间的不良相互作用。知道这些风险后,你该怎么做呢?
如择期手术,患者可以延期手术。但一些急诊手术、侵入性检查或其他治疗时,急性荨麻疹患者可能需要接受麻醉。那急性荨麻疹患者在麻醉过程中的注意事项和处理方法有哪些?一、麻醉前准备
1. 评估患者情况:详细了解患者的过敏史、荨麻疹发作史、家族过敏史等,以便评估患者对麻醉药物的过敏反应风险。2.药物准备:提前准备抗过敏药物,如抗组胺药、糖皮质激素等,(抗组胺药物,首选第二代非镇静类抗组胺药,如氯雷他定、地氯雷他定、依巴斯汀、西替利嗪等)以备不时之需。3. 麻醉方案制定:根据患者的具体情况,与多学科团队合作,与皮肤科、呼吸科、心血管科等相关科室的医生保持沟通,共同评估患者的风险,制定针对可能发生的过敏反应、喉头水肿等紧急情况的应急预案,制定出个性化的麻醉方案。选择合适的麻醉方式(如局麻、全麻等)和麻醉药物。
二、麻醉过程
1.麻醉诱导:根据麻醉方案,选择合适的麻醉药物进行诱导。在给药过程中,要密切观察患者的生命体征和皮肤变化情况,有异常,应及时处理。若出现病情严重,伴有休克、喉头水肿及呼吸困难者,立即大腿中外侧肌肉注射肾上腺素0.01mg/kg进行抢救,肌肉注射最大剂量为0.5mg。必要时予吸氧、激素治疗,若出现喉头水肿引起呼吸受阻时行气管切开,心跳呼吸骤停者立即行心肺复苏术。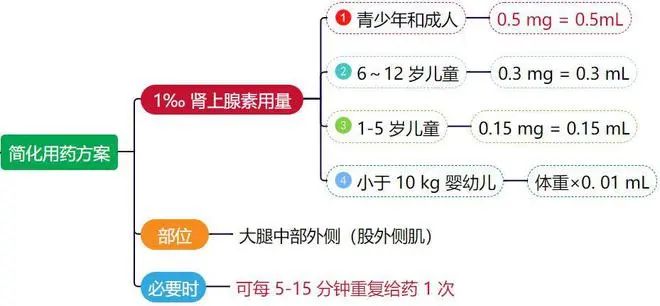
2.麻醉维持:在麻醉维持阶段,要根据患者的需要调整麻醉药物的剂量和浓度,保持患者的生命体征稳定。3. 麻醉苏醒:在麻醉苏醒阶段,要密切观察患者的意识、呼吸、循环等生命体征,确保患者安全度过苏醒期。三、麻醉后处理
1. 抗过敏治疗:对于荨麻疹症状明显的患者,术后应给予适当的抗过敏治疗,如抗组胺药、糖皮质激素等,以缓解皮肤症状。2.病情观察:术后要密切观察患者的病情变化,如有异常,应及时处理。3.随访:对于荨麻疹患者在麻醉后的随访,要关注荨麻疹的复发情況和患者的恢复情況。四、总结
急性荨麻疹患者在麻醉过程中,要充分了解患者的过敏史和荨麻疹发作史,选择合适麻醉方案和药物。在麻醉过程中,要密切观察患者的生命体征和皮肤变化情况,及时处理异常情况。术后要给予适当的抗过敏治疗,并密切关注患者的病情变化。通过合理的麻醉处理,可以确保急性荨麻疹患者安全度过手术期。麻醉MedicalGroup全国性学术、科普平台,文章可同步刊登在今日头条、腾讯新闻、百度以及人民日报等平台。总粉丝40万+,年阅读量一亿人次+。文章请发送至[email protected]或添加微信weitiegang999